
Najwcześniejszą dokumentację poporodowych zaburzeń psychicznych znaleźć można u Hipokratesa (400 roku p.n.e.). Depresja poporodowa (ang. post-partum depression, PPD) ciągle pozostaje zagadką, mimo wielu podejmowanych na przestrzeni lat prób rozwikłania tego schorzenia. Ciąża, poronienia, utrata ciąży, niepłodność czy połóg są wyzwaniem dla zdrowia psychicznego kobiety. Podczas ciąży i porodu w organizmie kobiety dochodzi do wielu zmian hormonalnych i psychicznych, nieporównywalnych z żadnym innym życiowym wydarzeniem. Z powodu doświadczanych epizodów depresji, aż do 32 proc. kobiet może zmienić swoje przyszłe plany prokreacyjne, uciekając się do adopcji, sterylizacji lub aborcji.
20 proc. kobiet w ciągu całego swojego życia cierpi na depresję. Wiele z nich korzysta z pomocy lekarzy podstawowej opieki zdrowotnej. Aż 50 proc. może cierpieć na tę chorobę, będąc niezdiagnozowanymi, a przez to nieleczonymi. Rozpoznanie i leczenie zaburzeń związanych z depresją w przebiegu ciąży oraz w okresie poporodowym jest bardzo istotne dla zdrowia zarówno matki, jak i dziecka. Depresja poporodowa jest uznana za główne zaburzenie depresyjne, które pojawia się w okresie poporodowym. Jest to ciężki epizod depresji, który rozpoczyna się zwykle w ciągu pierwszych czterech tygodni po porodzie. Epizod ten może być bardzo różny w swoim przebiegu zarówno pod względem nasilenia, jak i czasu trwania. Objawy depresji poporodowej obejmują: zmęczenie, zaburzenia apetytu i snu, obniżenie nastroju, utratę zainteresowania zwykle przyjemnymi czynnościami, pobudzenie psychoruchowe, chęć odwetu, nawracające myśli o śmierci/myśli samobójcze, niskie poczucie własnej wartości lub winy (zwłaszcza poczucie porażki macierzyńskiej) oraz nadmierny niepokój o zdrowie dziecka.
Psychoza poporodowa jest cięższą formą zespołu depresji poporodowej. Przeważnie zaczyna się w ciągu pierwszych trzech tygodni po porodzie, a często nawet w ciągu pierwszych kilku dni. Większość epizodów jest związana z psychotyczną formą choroby afektywnej dwubiegunowej lub ciężką depresją. Objawy obejmują urojenia, omamy, gwałtowne zmiany nastroju od depresji i drażliwości do euforii, zaburzenia snu oraz obsesyjne rozmyślanie o dziecku. Ryzyko popełnienia samobójstwa w przebiegu psychozy poporodowej jest wysokie (nawet do 5 proc.). Ponadto aż do 4 proc. kobiet cierpiących na psychozę poporodową może próbować zabić swoje dziecko.
Psychoza poporodowa jest psychiatrycznym stanem nagłym, który często wymaga hospitalizacji. Rokowania różnią się od depresji poporodowej. Prawie dwie trzecie pacjentek będzie cierpiało w przyszłości na nawracające epizody psychotyczne niezwiązane z okresem poporodowym.
Poporodowe zaburzenia nastroju są powszechne, doświadcza ich prawie 40 proc. (lub więcej) kobiet. Ryzyko hospitalizacji psychiatrycznej w ciągu pierwszych trzech miesięcy po porodzie jest siedem razy wyższe niż w pozostałych okresach życia kobiety.
Podejście tradycyjne
Tradycyjne podejście do leczenia tego schorzenia wiązało się przeważnie z psychoterapią lub z zastosowaniem leków przeciwdepresyjnych. W 1988 roku Pope Paul VI Institute odwiedziła dr Katherina Dalton w związku z naszym zainteresowaniem zagadnieniem zespołu napięcia przedmiesiączkowego. Podczas wizyty opowiedziała nam o swoim długim doświadczeniu w stosowaniu progesteronu w leczeniu depresji poporodowej. Ponadto uważała, że depresja poporodowa jest bardzo powszechnym zjawiskiem. Tymczasem w naszej pracy ten problem występował bardzo rzadko. Częstość występowania depresji poporodowej u pacjentek Pope Paul VI Institute wynosi tylko 2,1 proc. Uważaliśmy, że powszechność suplementacji progesteronu w ciążach wysokiego ryzyka u naszych pacjentek może mieć wpływ na ogólną częstość występowania depresji poporodowej w populacji naszych pacjentek.
Dyskusje te zachęciły nas do wykorzystania progesteronu w leczeniu depresji poporodowej. Wtedy też zostały podjęte badania w celu uzyskania większego zrozumienia samej roli terapii progesteronem u kobiet z depresją poporodową.
.
Stosowanie progesteronu w leczeniu objawów depresji poporodowej może przynosić bardzo znamienne skutki. Rycina 30-3 ukazuje wpływ progesteronu na leczenie depresji, zmęczenia, płaczliwości, niepokoju, bezradności, dziwacznych myśli, obniżonego apetytu oraz nocnych potów – wszystkie były wysoce istotne statystycznie, kiedy zastosowany był progesteron. W istocie częstotliwość występowania tych objawów znacznie się zmniejszyła.
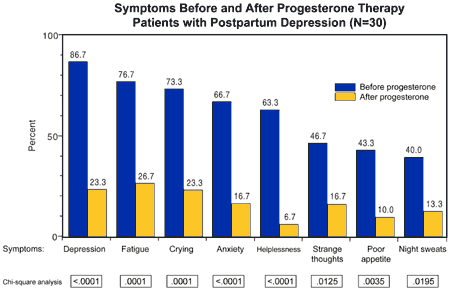
[Rycina 30-3, s. 377 z The Medical & Surgical Practice of NaProTECHNOLOGY®. Objawy przed zastosowaniem terapii progesteronem u pacjentek z depresją poporodową (N=30) i po jej zakończeniu (Z: badań Instytutu Papieża Pawła VI, 2004).]
Ponadto, średnia liczba objawów, które występowały u danej pacjentki w odniesieniu do jej depresji poporodowej, była o wiele wyższa przed zastosowaniem terapii progesteronem, niż po zastosowaniu terapii. Liczba objawów występujących u pacjentek przed terapią progesteronem wynosiła 7,57, zaś liczba ta spadła po zastosowaniu terapii progesteronem do 2,1 (zob. Rycina 30-5).

[Rycina 30-5, s. 378 z The Medical & Surgical Practice of NaProTECHNOLOGY®. Średnia liczba objawów przed zastosowaniem terapii progesteronem u pacjentek z depresją poporodową (N=30) i po jej zakończeniu. (Z: badań Instytutu Papieża Pawła VI, 2004.)]
Istnieje wiele zalet stosowania progesteronu. Po pierwsze, przynosi on bardzo szybki efekt. Dosłownie w ciągu kilku minut czy godzin od pierwszego zastrzyku progesteronu wiele objawów zupełnie ustępuje. Po drugie, ponad 95 proc. pacjentek reaguje pozytywnie na leczenie progesteronem. Leczenie progesteronem nie jest powszechnie stosowane przez specjalistów położników ginekologów, głównie ze względu na brak świadomości samej skuteczności stosowania progesteronu w tej sytuacji. W istocie jest to niezwykle skuteczne leczenie. Znacznie przewyższa skuteczność zarówno psychoterapii, jak i środków przeciwdepresyjnych, zatem powinno być rozważane w leczeniu depresji poporodowej.
Copyright 2006, Pope Paul VI Institute for the Study of Human Reproduction. Wszelkie prawa zastrzeżone.
NaProTECHNOLOGY® jest zastrzeżonym znakiem towarowym Pope Paul VI Institute for the Study of Human Reproduction. Znak ten może być swobodnie używany przez każdą osobę lub podmiot, o ile jego zastosowanie odzwierciedla medyczne pojęcia i wartości przedstawione w podręczniku Medical & Surgical Practice of NaProTechnology.
